Рак поджелудочной железы
Рак поджелудочной железы - это заболевание, которое сопровождается нарушением нормальной работы клеток поджелудочной железы и их неконтролируемым ростом и делением. Раковые клетки формируют новообразование, которое называется опухоль. По мере своего роста опухоль нарушает функции поджелудочной железы, прорастает в расположенные рядом сосуды и органы и, в конечном итоге, метастазирует (распространяется) на другие отделы организма.
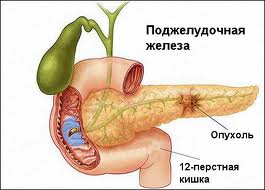
КЛИНИЧЕСКАЯ АНАТОМИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа имеет форму уплощенного, постепенно суживающегося тяжа, расположенного на задней брюшной стенке в забрюшинном пространстве, на уровне верхних поясничных (1-11) позвоночников. В органе выделяют три отдела. головку, тело и хвост. Длина поджелудочной железы составляет 14-23 см, ширина головки 3-7,5 см, тела 2-5 см, хвоста- 0,3-3,4 см.
Масса органа - 60-115 г. Головка поджелудочной железы вклинена во внутренний изгиб двенадцатиперстной кишки, книзу от нее отходит крючковидный отросток. На границе с телом образуется вырезка поджелудочной железы, в которой располагаются верхние брыжеечные артерия и вена. Позади головки поджелудочной железы расположены нижняя полая вена, начало воротной вены, правые почечные артерия и вена, общий желчный проток. В толще поджелудочной железы проходит панкреатический проток, который проникает в стенку двенадцатиперстной кишки и открывается на вершине фатерова соска.
Кровоснабжение головки поджелудочной железы обеспечивается от ветвей общей печеночной артерии и верхней брыжеечной, а тело и хвост от ветвей селезеночной артерии. Венозная кровь оттекает через одноименные вены в систему воротной вены.
Лимфоотток происходит через отводящие лимфатические сосуды, несущие лимфу в панкреатодуоденальные, верхние панкреатические, селезеночные и в нижние панкреатические лимфаузлы.
Иннервация осуществляется нервами, идущими от селезеночного, печеночного, верхнего брыжеечного и чревного сплетения, а также от ветвей блуждающего нерва.
ФУНКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
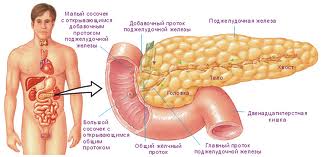
Поджелудочная железа - это грушевидный орган, расположенный в брюшной полости между желудком и позвоночником. Ее длина составляет около 18 см.
Поджелудочная железа состоит из двух основных частей:
Экзокринная часть: построена из протоков и ацинусов (небольших мешочков на концах протоков). Ее клетки вырабатывают ферменты (специализированные белки), которые высвобождаются в тонкий кишечник и участвуют в пищеварении, расщепляя компоненты пищи, преимущественно жиры.
Эндокринная часть: построена из специализированных клеток, которые формируют скопления под названием островки Лангерганса. Данные клетки вырабатывают специфические гормоны, наиболее важным из которых является инсулин. Этот гормон участвует в поддержании нормального уровня сахара крови.
ВИДЫ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
В зависимости от того, в какой части органа эндокринной или экзокринной возникает опухоль, выделяют несколько видов рака поджелудочной железы.
Опухоли экзокринной части.
К этой части относятся самые распространенные опухоли поджелудочной железы. В 95% случаев рак поджелудочной железы подразумевает наличие аденокарциномы. Она поражает железистые клетки поджелудочной железы. Чаще всего эта опухоль развивается в протоках поджелудочной железы и назвается протоковая аденокарцинома. В ацинусах опухоль возникает намного реже и назвается ацинозная аденокарцинома.
К редким экзокринным опухолям поджелудочной железы относится: аденосквамозная (желёзисто-плоскоклеточная) карцинома, плоскоклеточная карцинома и гигантоклеточная карцинома.
Аденокарцинома выявляется в возрасте в среднем в 55 лет, в 2 раза чаще у мужчин, а при застарелом сахарном диабете развивается чаще у женщин.
Клиническая картина характеризуется потерей массы тела и болями в животе.
Раковая опухоль наиболее чаще локализуется в головке поджелудочной железы и может вызвать обтурационную желтуху. Также возможны обтурации вен селезёнки, варикозное расширение вен желудка и пищевода и желудочно-кишечные кровотечения.
В 90% случаев диагноз устанавливается, когда опухоль прорастает за пределы железы или даёт метастазы в регионарные лимфатические узлы, в печень, в лёгкие. Для диагностики используются УЗИ, КТ, ПЭТ-КТ, эндоскопическая ретроградная панкреатография, чрескожная пунктуационная биопсия, биохимические анализы крови, анализы крови на онкомаркеры, иногда диагностическая лапаротомия. Лечение оперативное, химиотерапия, радиотерапия.
Цистаденокарцинома это редкая опухоль поджелудочной железы, которая характеризуется болью в верхней части живота и пальпируемым образованием в животе. Течение заболевания менее агрессивное, чем при аденокарциноме. Прогноз более благоприятный.
Опухоли эндокринной части.
Опухоли этой группы также называются опухолями из островковых клеток поджелудочной железы или нейроэндокринными опухолями, и встречаются намного реже экзокринных. На долю эндокринных опухолей приходится примерно 1% всех случаев злокачественных опухолей поджелудочной железы.
Нейроэндокринные опухоли могут быть гормонально-активными, то есть вырабатывают гормоны, и гормонально-неактивными, то есть не вырабатывают гормоны, от вида гормонов, которые вырабатывают клетки опухоли, зависит ее название:
Глюкагонома (вырабатывает глюкагон)
Гастринома (вырабатывает гастрин)
Инсулинома (вырабатывает инсулин)
ВИПома (вырабатывает вазоинтестинальный пептид, или ВИП)
ППома (опухоль из ПП-клеток, которые вырабатывают панкреатический полипептид)
Соматостатинома (вырабатывает соматостатин)
Инсулинома опухоль поджелудочной железы, характеризующаяся гиперсекрецией инсулина. Клиника включает в себя головную боль, спутанность сознания, нарушения зрения, мышечную слабость, параличи, атаксию и т.д. Диагноз устанавливается с помощью тестов, УЗИ. Лечение оперативное, симптоматическое.
Гастринома или синдром Золлингера-Эллисона характеризуется выраженной гипергастринемией, желудочной гиперсекрецией и развитием пептических язв. У большинства больных опухоли множественные, половина из которых злокачественные. Образования небольшие до 1 см в диаметре. Клиническая картина выражается в агрессивном язвенном диатезе расположенном дистальнее луковицы 12-ти пёрстной кишки, вызывающем перфорацию, кровотечения, непроходимость. В 30% случаев, первым симптомом может быть жидкий стул. В установлении диагноза помогают такие обследования, как анализы крови на сывороточный уровень гастрина, провоцирующие тесты, артериография. Лечение симптоматическое, при его неэффективности проводится тотальная гастрэктомия.
Випома или синдром Вернера-Моррисона характеризуется профузным водянистым поносом, гипокалемией и дегидратацией. Больные также жалуются на мышечную слабость, сонливость, тошноту, рвоту, боли в животе. Оперативное лечение приводит к полному выздоровлению в 50% случаев.
Глюкогонома встречается в 80% у женщин в возрасте 50-60 лет и характеризуется потерей веса, анемией, хроническими высыпаниями на конечностях. Диагноз устанавливается на основании повышенного уровня в крови иммунореактивного глюкагона, а также лапаротомии. Лечение оперативное, химиотерапия.
МЕТАСТАЗИРОВАНИЕ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Если прорастание рака поджелудочной железы в соседние органы отмечается в 30-50% случаев, то метастазирование в 45-70% случаев.
Отдаленное распространение происходит гематогенным и лимфогенным путем. Практически любой орган может быть поражен метастазами, что связано с богатым кровоснабжением поджелудочной железы, а также с характером строения околопанкреатической лимфатической системы.
Гематогенное метастазирование чаще всего происходит в печень, реже в легкие, кости, надпочечники, почки и другие органы. Одновременно метастазирование рака поджелудочной железы может происходить по лимфатическим путям.
По ходу тока лимфы метастазами вначале поражаются регионарные лимфатические узлы, например, передние и задние панкреато-дуоденальные, верхние и нижние панкреатические, панкреато-лиенальные и мезентериальные лимфатические узлы. В дальнейшем метастазы появляются в более отдаленных участках соответствующего лимфатического коллектора и обнаруживаются в мезентериальных и забрюшинных лимфатических узлах и лимфатических узлах ворот печени, желудка, сальника и брыжейки поперечноободочной кишки.
Иногда метастазами поражаются еще более отдаленные участки лимфатической системы, чаще всего медиастинальные, паратрахеальные и бронхиальные лимфатические узлы. Метастазирование в шейные, надключичные и другие периферические лимфатические узлы наблюдается редко. При обратном токе лимфы, возникающем в результате блокады отводящих лимфатических путей, возможны ретроградные переносы опухолевых эмболов в яичники, периуретральные, периректальные и паховые лимфатические узлы.
По данным В. В. Виноградова (1959г.), распространение метастазов в результате контактного переноса раковых клеток можно наблюдать на брюшине прилегающих к опухоли соседних органов, чему обычно способствует образование сращений вследствие бывших воспалительных процессов.
В заключение необходимо отметить, что опухоли тела и хвоста железы дают метастазы значительно чаще, чем опухоли ее головки.
Остались вопросы? Напишите нам