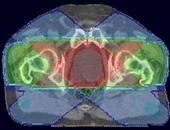
ОСТЕОГЕННАЯ САРКОМА
Остеогенная саркома является одной из наиболее частых и чрезвычайно злокачественных опухолей костей.
По данным различных авторов остеогенная саркома регистрируется в 30-80% всех злокачественных опухолей костей, а по статистике клиники Мэйо, остеогенная саркома встречается в 2-8 раз чаще, чем другие первичные злокачественные опухоли костей и по своей частоте уступает лишь миеломной болезни.
Наиболее характерна заболеваемость во втором, реже - третьем десятилетии жизни. Редко может встречаться и в более старшем возрасте. А в пожилом возрасте - чаще всего на фоне болезни Педжета. У мужчин встречается несколько чаще.
Клиника
Характерен выраженный болевой синдром, появляющийся с самых ранних стадий заболевания, усиливающийся по ночам, при приеме аналгетиков эффект незначительный, при приеме наркотиков - боли снимаются на время действия препарата.
Локализуется чаще всего в метафизах длинных трубчатых костей, наиболее часто в области коленного сустава, реже в костях таза, но может поражать практически любую часть скелета.
При осмотре выявляется увеличение объема (окружности) конечности над опухолью, усиление сосудистого рисунка, повышение местной температуры. Часто имеется ограничение движений в близлежащем суставе. Нередки патологические переломы.
Болезнь неуклонно прогрессирует (без ремиссий), характерен небольшой срок от начала заболевания до момента обращения к врачу.
Диагностика
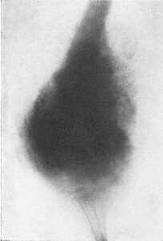
Ведущим диагностическим методом, наряду с клиникой, является рентгенография. Характерно наличие очага деструкции кости, не имеющего четких контуров. Отсутствует зона склероза вокруг очага деструкции. Кортикальный слой кости разрушен. Сравнительно рано выявляется выход опухоли в окружающие мягкие ткани.
Выделяются центральная и периферическая формы, а по характеру очага деструкции: остеолитическая - бесструктурный очаг разрушения кости, остеопластическая форма - очаг деструкции с участками склероза и уплотнения, смешанная форма - сочетание участков остеодитической и остеопластической форм.
Во всех случаях очаг деструкции не имеет четких контуров. Характерна периостальная реакция в виде козырька Кодмэна или спикулообразного (игольчатого) периостита. В экстраоссальном компоненте опухоли возможны участки оссификации (патологическое костеобразование).
На ранних стадиях заболевания опухоль может проявляться центрально или эксцентрически расположенным литическим очагом деструкции небольших размеров, с нечеткостью контуров кортикального слоя на ограниченном протяжении. Деструкция быстро нарастает и уже через 2-3 недели определяются вышеописанные типичные рентгенологические симптомы.
Патологические переломы чаще наблюдаются при литических формах.
Характерно гематогенное метастазирование в легкие.
Патогномоничных лабораторных признаков не существует.
Во всех случаях до начала лечения необходима морфологическая верификация опухоли. Материал для исследования получается при операционной или трепанобиопсии. Исследование проводится патологом, специализирующимся в диагностике опухолей костей.
Патологическая анатомия
Опухоль отличается выраженным полиморфизмом с наличием большого количества митозов, с преобладанием при некоторых формах полиморфноклеточных или веретеноклеточных элементов.
Обязательным признаком является наличие новообразованных остеоидных структур, от отдельных бесформенных полей остеоида до значительных очагов примитивного костеобразования. Встречается хондробластическии вариант остеогенной саркомы, который бывает трудно отличить от низкодифференцированной формы хондросаркомы.
Дифференциальный диагноз проводится с другими злокачественными опухолями костей (опухоль Юинга, фибросаркома и др.), от которых остеогенную саркому отличает выраженность, непрерывность и быстрота нарастания болевого синдрома, а также быстрый рост опухоли и нарушение функции конечности. Опухоль Юинга редко возникает в возрасте старше 20 лет и локализуется в метадиафизарном, а не в метафизарном отделе трубчатой кости.
Другие злокачественные опухоли кости развиваются существенно медленнее остеогенной саркомы и редко встречаются в возрасте моложе 20-25 лет.
Симулировать остеогенную саркому могут некоторые формы безсвищевых и не образующих секвестры остеомиелитов, а также некоторые формы посттравматических периоститов или посттравматических параоссальных гетеротопических оссификатов.
У больных старше 40-45 лет дифференциальный диагноз необходимо проводить с метастатическим поражением костей.
Лечение
Любые локальные методы лечения, включая расширенные операции, не предупреждают гематогенного метастазирования, развивающегося в короткие сроки после начала лечения у абсолютного числа больных.
Одним из факторов, позволяющих реально улучшить отдаленные результаты лечения остеогенной саркомы, является химиотерапия. Ее роль при лечении локализованной формы заболевания обобщенно выглядит следующим образом: уменьшение размеров опухоли и предупреждение ее возможного рецидива при сохранных операциях и профилактика отдаленного метастазирования.
Пути разрешения этих задач могут быть различными, но наиболее перспективным является метод неоадъювантной химиотерапии.
Лечение начинается с предоперационной химиотерапии в одном из следующих режимов:
Адриамицин внутриартериально в дозе 30 мг/м2 сутки в течение З-хдней. В зависимости от ответа опухоли больные получали 2-3 курса с интервалом 3- 4 недели.
Цисплатин внутриартериально из расчета 150 мг/м2 в течение З-х часовой инфузии однократно, максимально 6 курсов с интервалом 3-4 недели.
Метотрексат в дозе 7-10 г/м2 (но не более 20 Гр на 1 курс) под защитой лейковорина: (в разовой дозе 15 мг/м2 внутрь или парентерально вводят через 6, 12, 18 и 24 часа в течение 3 суток). Планируется 1-2 введения с интервалом 7-14 дней в стационаре, располагающем опытом применения больших доз метотрексата.
Далее операция
При локализации опухоли в длинных трубчатых костях и небольших ее размерах могут производиться органосохраняющие операции в виде резекции суставного конца с удалением половины диафиза кости или тотальное удаление длинной трубчатой кости с эндопротезированием.
При опухолях с большим мягкотканным компонентом показаны ампутации (экзартикуляции) на уровне вышерасположенного сегмента конечности.
Послеоперационная (адъювантная) химиотерапия определяется степенью лекарственного патоморфоза. При повреждении опухоли более чем на 90% (HI-IV степень) основу лекарственной комбинации составляет тот же препарат, что и до операции, при меньшем повреждении клеток он меняется на другой. Подобный подход позволяет надеяться на > 60% 5-летней безрецидивной выживаемости.
Несоблюдение режима лечения ухудшает результаты на 30% и более. Общая продолжительность лечения занимает около 1,5 лет и проводить его предпочтительно в специализированных центрах, имеющих соответствующие возможности и опыт.
Для альтернативных курсов и лечения метастазов остеогенной саркомы наиболее целесообразно использование следующих схем полихимиотерапии:
I. CAP :
Циклофосфан - 600 мг/м2 в/в 1-й день,
Адриамицин 40 мг/м2 в/в 1-й день
Цисплатин 100 мг/м2 в/в капельно 1-й день или 30 мг/м2 в 1,2,3 дни
Интервал 3 недели.
2. BCD:
Блеомицин 15 мг/м2 в/м 1,4,8,11 дни Циклофосфан 600 мг/м21 и 8 дни Дактиномицин 600 мкг/м2 1,4,8,11 дни
Интервал 2-З недели.
3. CYVADIC:
Циклофосфан 500 мг/м2 в/в 1-й день Винкристин 1,5 мг/м2 в/в 1 и 5 дни Адриамицин 50 мг/м2 1-йдень
Дакарбазин 250 мг/м2 в/в 1 и 5 дни
Интервал 4 недели.
4. CYVADACT:
Циклофосфан 500 мг/м2 2-й день
Винкристин 1,5 мг/м2 1-йдень
Адриами11ин 50 мг/м2 в/в 2-й день
Дактиномицин 300 мкг/м2 в/в 3 и 5 дни
Интервал 4 недели.
Исследуется значение схем полихимиотерапии с интерфероном.
5-летняя выживаемость больных, леченных по современным методикам, достигает 50%, а по данным некоторых авторов и 70-80%.
Остались вопросы? Напишите нам