РАК ЯИЧНИКОВ – ДИАГНОСТКА В ГЕРМАНИИ
Рак яичников – это злокачественное новообразование.
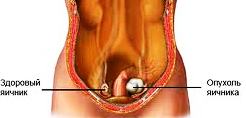
Рак яичников составляет около 5% злокачественных опухолей женщин, занимая 7 место по частоте.
Международное агентство изучения рака (IARC) сообщает о 165 тысячах новых заболеваний раком яичника в мире ежегодно, около 100 тыс умирают каждый год от этой болезни. Европа, США и Канада демонстрируют наибольшую заболеваемость. В России ежегодно выявляют 11 тысяч случаев рака яичников, за десятилетие заболеваемость выросла на 8,5%.
Рак яичников среди гинекологических опухолей отличается наибольшей летальностью, поскольку выявляется уже запущенным. После установления диагноза за первый год смертность составляет 35%. IARC приводит средние Европейские данные выживаемости: 1 г – 63%, 3 – 41%, 5 – 35%. Отмечена тенденция увеличения 5-ти летней выживаемости за 10 лет с 32 до 35%.
В Германии выживаемость пациенток с раком яичников увеличивается, поскольку растет удельный вес ранней выявляемости и постоянно обновляются протоколы терапии в пользу инновационных технологий.
IARC обращает внимание на две конкурирующие тенденции, которые влияют сегодня на заболеваемость овариальным раком:
Широкое применение гормональной контрацепции обладает протективным эффектом и снижает заболеваемость.
Сокращение числа родов и эффект «непрекращающейся овуляции» способствуют повышению риска неоплазии в яичнике. Такими же свойствами обладают гормональное лечение бесплодия и эстрогенотерапия климактерических расстройств. Увеличение доли животных белков в рационе не исключает повышение риска рака яичников.
ДИАГНОСТИКА РАКА ЯИЧНИКОВ В ГЕРМАНИИ
Рак яичников поражает пожилых женщин в постменопаузе. Вероятность его развития увеличивается с возрастом и достигает максимума после 70 лет.
Факторы риска рака яичников:
Возраст первых родов более 35 лет.
Курсы гормональной терапии бесплодия и климактерических расстройств в анамнезе.
Рак яичника у матери или родной сестры.
В Германии все женщины в постменопаузе ежегодно проходят трехмерное УЗИ, включая исследование интравагинальным датчиком.
При получении сомнительных данных на УЗИ определяют онкомаркер СА-125 и проводят генотипирование по генам BRCA – 1 и 2. При некоторых гистологических видах рака бывает повышен хорионический гонадотропин (β-ХГЧ). Обследование завершают компьютерной томографией (КТ) и позитронно-эмиссионной томографией (ПЭТ), которые разрешают диагностические сомнения в подавляющем большинстве случаев.
Для определения гистологического вида рака проводят лапароскопическую биопсию.
Поиск метастазов осуществляют магнитно-резонансной томографией (МРТ) брюшной полости.
Статистически рандомизированные исследования последних лет показали несостоятельность скрининговых программ диагностики рака яичников, проводимых по 5 и 7 онкомаркерам в Великобритании и США (например, тесты ОVA-1 и OvaSure). Некоторым женщинам с факторами риска, генами BRCA – 1 и 2 предлагают превентивное (профилактическое) удаление яичников и маточных труб после менопаузы. Но четкие критерии такого подхода пока не разработаны и однозначных рекомендаций нет.
Стандарты лечения рака яичников в Германии предусматривают четкую зависимость лечебных мероприятий от стадии опухоли.
Как правило, стадировать опухоль удается на диагностическом этапе, благодаря КТ, МРТ, УЗИ и ПЭТ последних поколений, которые в совокупности создают виртуальную 3D модель брюшной полости пациентки, что позволяет правильно спланировать лечение и избежать приема ответственных неоднозначных решений во время операции.
Классификация рака яичников (рекомендации FIGO – Международной федерации акушеров-гинекологов):
Х – Предположительный рак.
I — Опухоль локализована яичниками.
IA — Поражен один яичник (без асцита).
IB — Двустороннее поражение (без асцита).
IC — Признаки опухоли на поверхности капсулы яичника(-ов) и\или асцит.
II — Рак диссеменирует в малом тазу.
IIA — Прорастание матки и\или маточных труб.
IIB — Прорастание другого (-их) расположенных рядом тканей (сальник, брыжейка).
IIC — IIA и\или IIВ с асцитом.
III — Рак диссеменирует по брюшине, метастазы в печени и\или других брюшных органах, поражение лимфоузлов паха.
IIIA — Процесс ограничен малым тазом, обсеменение брюшины.
IIIB — Метастазы диаметром ≤ 2 см, лимфоузлы интактны.
IIIC — Метастазы диаметром ≥ 2 см, лимфоузлы вовлечены.
IV — Метастазирование в легкие, мозг и др.
После установления диагноза и стадирования опухоли пациенток представляют на мультидисциплинарный онкологический консилиум с участием онкогинегологов-хирургов, радиологов, химиотерапевтов, гинекологов-эндокринологов и других специалистов.
Консилиум оценивает индивидуальные данные обследования и определяет наиболее эффективную схему и последовательность лечения.
Остались вопросы? Напишите нам