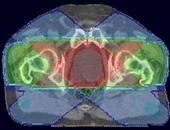
КИБЕР-НОЖ – ПАРАГАНГЛИОМА
Параганглиома (paraganglioma), также известная под названием гломусная опухоль (glomus tumors), относится к онкологическим заболеваниям, связанным с нервными и кровеносными сосудами головы и шеи.
Характерной чертой параганглиомы является образование неестественных наростов на указанных частях тела. Как правило, их рост и увеличение в размерах происходит очень медленно.
Раковые (злокачественные) опухоли предусматривают циркуляцию большого количества крови, протекающей через них. Наиболее распространенным проявлением болезни является опухоль, развивающаяся в области главной артерии шеи – сонной артерии. Гломусные опухоли могут также поражать сосуды и нервы, находящиеся в верхней части шеи, в области нижней поверхности черепа. Кроме того, встречаются случаи распространения опухолей в тканях черепа, прилегающих к мозгу.
Наличие параганглиомы у близких родственников повышает риск данного заболевания у пациента. Вполне возможно образование более чем одной опухоли в области шеи и головы одновременно. Преимущественно, эти новообразования являются доброкачественными опухолями. Однако в 10 процентах случаев всё же встречаются и злокачественные параганглиомы.
Параганглиомы развиваются из параганглиев, весьма распространенных в организме, а также из гломусных телец. В области шеи и головы гломусные тельца локализуются в области бифуркации общей сонной артерии и в височной кости. Часто параганглиома происходит из клеток расширения (луковицы) внутренней яремной вены.
Внутренняя яремная вена выполняет очень важные функции в организме: она несет кровь из органов шеи и полости черепа вниз, к другим органам. Вместе с блуждающим нервом и сонной артерией она образует сосудисто-нервный пучок шеи. Внутренняя яремная вена имеет множество притоков - внечерепных и внутричерепных.
Параганглиома представляет собой сосудистое сплетение, в которое включаются гломусные клетки и кровеносные сосуды.
Параганглиомы могут возникать в любых местах, где есть клетки симпатической нервной системы, в основном вдоль крупных артерий. Чаще всего они встречаются в области черепа, шеи, грудной клетки, живота, таза и мочевого пузыря. В 85-90% случаев параганглиомы находят в области брюшной полости. Большая часть их выявляется по бокам от позвоночника или перед ним, вдоль аорты или рядом с почками. Парасимпатические параганглиомы чаще всего определяются в области шеи.
КЛАССИФИКАЦИЯ
Современная классификация предполагает разделение параганглиом на симпатические и парасиматические. Среди последних чаще встречаются агрессивные, злокачественные опухоли.
Делить параганглиомы на доброкачественные и злокачественные по гистологическому признаку можно, но такая классификация носит весьма условный характер. Даже гломусные опухоли с высоко дифференцированными краями, которые по многим признакам относятся к доброкачественным опухолям, способны давать метастазы и рецидивировать - именно поэтому на основании гистологических данных нельзя давать никаких прогнозов о дальнейшем развитии заболевания.
Намного более информативными, чем морфологическое строение опухоли, являются следующие признаки:
Наличие кровоизлияний
Наличие некрозов
Отсутствие капсулы
Прорастание в соседние структуры и ткани
Все вышеперечисленные признаки свидетельствуют о злокачественности опухоли. Тем не менее, как злокачественные «ведут» себя только 5% опухолей от всего числа параганглиом.
Большинство доброкачественных гломусных опухолей локализуются в области шеи. Обычно это заболевание диагностируется у женщин зрелого возраста (30-50 лет). Есть тенденция к передаче заболевания по наследству - наследственной предрасположенности, хотя медицина пока не может объяснить этот факт.
ПРОЯВЛЕНИЯ
По мере своего роста образование оказывает все большее и большее компрессионное давление на близлежащие структуры, и клиническая картина становится все более выраженной.
Появляются:
Атаксия - нарушение координации целенаправленных движений, расстройство моторики («пьяная» походка). Часто сопровождается дизартрией - тяжелым нарушением речи, при котором речь становится скудной (разделенной на слоги), скандированной, медленной, трудной для понимания.
Гидроцефалия - водянка головного мозга, излишнее скопление спинномозговой жидкости в желудочках головного мозга.
Возможно сдавление ствола мозга.
Рост опухоли вызывает симптомы, связанные не только со сдавлением головного мозга. Основное патологическое воздействие параганглиомы состоит в секретировании опухолью биологически активных веществ: серотонина, гистамина (общеизвестно, что он вызывает аллергические состояния), брадикинина и калликреина.
Высокая персистенция (содержание) этих веществ в организме приводит к развитию следующих состояний:
Бронхоспазм - нарушение проходимости бронхов, сопровождающееся сухими или влажными хрипами, одышкой, затруднением дыхания.
Головные боли.
Скачки артериального давления, артериальная гипертензия.
Гиперкликемия - повышение сахара в крови.
Гепатомегалия - патологическое увеличение размеров печени - от незначительных до крупных размеров.
Однако в некоторых случаях при параганглиоме может не быть никакой симптоматике, особенно когда опухоль гормонально неактивная, а сама опухоль выявляется случайно на КТ или МРТ.
В некоторых случаях артериальное давление может повышаться и возвращаться к исходным значениям, что затрудняет диагностику. У пациентов с параганглиомой в области мочевого пузыря может отмечаться гипертензия, которая возникает при мочеиспускании или половом акте, при половине случаев у них отмечается гематурия (наличие крови или эритроцитов в моче).
ДИАГНОСТИКА
Диагностика параганглиом основывается на данных таких исследований, как компьютерная и магнитно-резонансная томография, а также на данных биохимических исследований, которые заключаются в анализе крови на наличие катехоламинов (адреналина, норадреналина и допамина) и их продуктов деградации. Обычно, проводится определение именно продуктов деградации, так как сам по себе адреналин имеет довольно короткое время жизни. Уровень катехоламинов и продуктов их деградации может быть выявлен в также и в моче.
Кроме того, стоит помнить, что некоторые препараты могут изменять уровень этих веществ в крови и давать ложно-положительные или ложно-отрицальные результаты. Поэтому перед проведением анализа следует проконсультироваться с врачом.
Радиологические методы исследования позволяют определить локализацию опухолей, их отношение к соседним органам и тканям. К ним относятся КТ и МРТ, а при необходимости может быть проведена и позитронно-эмисионная томография. Биопсия обычно при диагностике параганглиом не проводится.
По мнению некоторых патоморфологов, гломусную опухоль нельзя относить к истинным новообразованиям, так как она представляет собой всего лишь гиперплазию ткани. Всего 5-7 процентов от общего числа параганглиом можно назвать гормональными (секретирующими гормоны допамин и норадреналин). Выявить секретирующие формы опухолей можно, назначив специальные исследования (определение метаболитов в плазме мочи и крови).
Дифференциальная диагностика
Дифференциальный диагноз необходимо проводить с невриномами слухового нерва. Оба заболевания имеют сходные симптомы: звон в ушах, снижение слуха, головокружение. Это связано со сдавлением опухолью структур внутреннего уха и слухового нерва.
Также параганглиому на ранней стадии надо дифференцировать с особенностями развития. Асимметрия яремных отверстий на МРТ-снимке может вызывать сомнения у врача-диагноста (в таком случае рекомендуется проводить дополнительные исследования, например венографию). МРТ лучше проводить с контрастным усилением, такое исследование дает более точные результаты.
Параганглиомы (гломусные опухоли) - это условно доброкачественные медленно растущие опухоли головного мозга. Цитологически гломусные опухоли можно отнести к доброкачественным, но клинически это не всегда подтверждается: такие образования обладают инфильтрующим ростом, могут разрушать другие ткани, способны к интракраниальному распространению.
Своевременная диагностика гломусных опухолей представляет определенные затруднения: как правило, на начальных стадиях, опухоль не доставляет дискомфорта и имеет весьма скудную симптоматику. Основная причина, по которой больные обращаются за врачебной помощью - это появление выделений из уха и прогрессирующее снижение слуха. Зачастую на этом этапе пациенту выставляется ошибочный диагноз «острый средний отит». Характерные жалобы пациентов являются основой для диагностики, а подтвердить диагноз позволяют инструментальные исследования.
Дифференциальная диагностика проводится со следующими заболеваниями:
менингиомы
сосудистые аномалии
шванномы
аденомы
гемангиоперицитомы
экстрамедуллярные плазмоцитомы
гигантоклеточные опухоли
аневризмы внутренней сонной артерии (общее-красная окраска и типичный пульсирующий шум)
характерные особенности развития
полип, связанный с хроническим гнойным средним отитом
ЛЕЧЕНИЕ
Выбор способов лечения параганглиомы зависит от размера и расположения опухоли, возраста пациента, наличия аномалий в работе нервов и учёта прочих особенностей организма пациента.
Радиохирургия
На первом месте по безопасности лечения и его результатам стоит радиохирургия. Так, стереотаксическая радиохирургия системы Кибер-нож позволяет обойтись в лечении параганглиомы вообще без открытой операции и привычных для других методов побочных эффектов.
Хирургическая операция
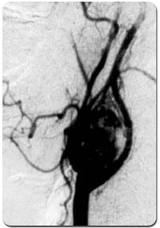
Для всех опухолей, которым согласно диагнозу предстоит операция, обычно требуется ангиография. В этих случаях проводится блокирование кровоснабжения опухоли (метод эмболизации). Это облегчает хирургическую процедуру. Если возможно, опухоли сонной артерии (carotid body tumors) и маленькие опухоли среднего уха (glomus tympanicum) подлежат лечению посредством хирургии.
Хирургия также рекомендуется для других заболеваний параганглиомы (например, glomus jugulare, glomus vagale), при которых прослеживается поражение множества нервов.
Лучевая терапия
Лучевая терапия (облучение) используется во всех случаях при условии, что все нервы функционируют нормально. Более крупные опухоли с обширным поражением основания черепа и/или головного мозга подлежат лечению посредством лучевой терапии, которая также применяется для пациентов пожилого возраста с различными расстройствами в работе организма.
Дополнительно
С целью предупреждения рецидива после лечения, пациенту требуется регулярный периодический медицинский осмотр головы и шеи. Процедуры компьютерной томографии или магнтьно-резонансной томографии также незаменимы, особенно в случаях, если пациент лечился с помощью радиотерапии.
Остались вопросы? Напишите нам